Schmerzen sind eine der primären Erfahrungen des menschlichen Lebens. Kein höheres Leben ist ohne Schmerz möglich. Und doch ist der Schmerz aktuell immer anders, nicht zu verallgemeinern, immer der Schmerz der Betroffenen.
Inhaltsverzeichnis
Alle Versuche, das Phänomen Schmerz per Definition einzugrenzen, zu erklären, vergleichbar oder gar nachvollziehbar zu machen, sind von vornherein nur beschreibende Versuche geblieben. So hat Langen den Schmerz als körperliche Empfindung und psychisches Erlebnis zugleich beschrieben, Struppler von einem individuellen psychophysischen Erlebnis gesprochen, Hassier den Schmerz als Bewußtseinsphänomen erklärt und die Schmerztherapeuten der ersten Stunde den chronischen Schmerzzustand in seiner körperlichen und physischen Komplexität als Schmerzkrankheit gedeutet.
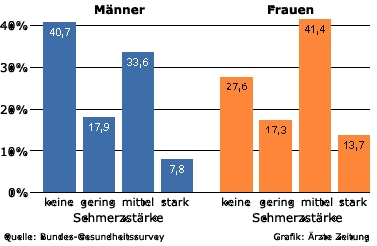
Alle Versuche, das Phänomen Schmerz per Beschreibung einzugrenzen sind so falsch wie richtig, so banal wie elaboriert. Es sind Versuche, die unüberschaubaren, vielfältig ineinander greifenden physiologischen und psychischen Reaktionen des Schmerzleidenden zu verstehen. Die International Association for the Study of Pain (IASP) hat im Jahre 1979 eine erste “offizielle” Definition des Schmerzes als wissenschaftlichen Forschungsgegenstand wie folgt formuliert:
“Schmerz ist ein unangenehmes Sinnes- und Gefühlserlebnis das mit aktueller oder potentieller Gewebsschädigung verknüpft ist oder mit den Begriffen einer solchen Schädigung beschrieben wird.”
…Diese eher am akuten Schmerz orientierte Definition beinhaltet eine für die damalige Zeit revolutionäre Erweiterung: die bis dato vorherrschende Betrachtungsweise des Schmerzes als rein körperliches Symptom eines biologischen Schutzmechanismus (Nozizeption) wurde um die affektiv/emotionale Dimension “Gefühl” erweitert, zur rein körperlichen Empfindung (Sensorik) gesellte sich der psychische Affekt, der Schmerz wurde in der wissenschaftlichen Betrachtung dadurch zum mehrdimensionalen Ereignis.
Das Prinzip der Mehrdimensionalität des Schmerzes wurde vom kanadischen Psychologen R. Melzack um die Grundannahme der „grundsätzlichen Dissoziierbarkeit der einzelnen Dimensionen“ erweitert. Mittels speziell entwickelter Testverfahren (Mc Gill-Pain-Questionaire) konnte er nachweisen, daß Therapieverfahren, die auf eine Veränderung der emotionalen Affekte (Schmerzbewältigung) abzielten, diese auch positiv beeinflussen konnten, ohne daß sich die Sensorik der körperlichen Wahrnehmung des Schmerzes veränderte. Umgekehrt war es möglich, die reine Nozizeption mittels lokal- bzw. leitungsanästhesiologischer Verfahren auszuschalten, ohne daß sich an der emotionalen Situation der Patienten etwas änderte. Für die Praxis ergab sich aus dieser Erkenntnis die Notwendigkeit interdisziplinären Vorgehens. Eine erfolgversprechende Therapie bedurfte der Kenntnisse mehrerer Fakultäten.
Die tägliche Praxis zeigte aber auch die Relevanz einer weiteren Dimension des Schmerzes, des zeitlichen Aspektes. Neben den systemischen Bedingungen der Grunderkrankung, den psychischen Konditionen der Betroffenen spielt auch der zeitliche Aspekt des Chronifizierungsgeschehens eine wichtige Rolle.
Zunächst waren es rein praktisch/semantische Erwägungen, die zu einer ausschließlich chronologisch begründeten Einteilung des Schmerzgeschehens in 5 Stadien führte:
Zeitliche Einteilung unterschiedlicher Schmerzzustände nach klinischen Gegebenheiten:
- Akuter Schmerz (Tage bis 1 Woche)
- Protrahierter Schmerz (1—4 Wochen)
- Chronifizierter Schmerz (Monate bis 1 Jahr)
- Chronischer/chronisch rezidivierender Schmerz (länger als 1 Jahr)
- Chronischer Schmerz plus psychische Veränderungen = Schmerzkrankheit
Bald kam man jedoch nicht umhin, die anderen Aspekte chronischer Schmerzkrankheit in ein solches Stadienkonzept miteinzubeziehen, um dadurch die Schwere und das Ausmaß der Schmerzkrankheit quantifizieren zu können und vor allem zu einem frühen Zeitpunkt fundierte Aussagen über einen möglichen Therapieausgang wagen zu können.
So hat sich heute das Stadienkonzept nach Gerbershagen durchgesetzt, das auf einfache Weise die genannten Aspekte des chronischen/chronifizierenden Schmerzgeschehens plus dem Aspekt gescheiterter Therapieversuche ohne differenzierte Gewichtung addiert und über den so ermittelten Punktwert einen Prediktor für Therapiewahl und Therapieausgang sein kann.
Der chronische Schmerzpatient
„Tage des Elends haben mich ergriffen. Des Nachts bohrt es in meinem Gebein, und die Schmerzen, die an mir nagen, schlafen nicht… Ich wartete auf das Gute, und es kam das Böse; ich hoffte auf Licht, und es kam Finsternis.“ (Hiob)
Schmerzpatienten oder auch Schmerzkranken gelten als „Sorgenkinder“ des derzeitigen Gesundheitssystems. Genau wie der Schmerz sich vielgesichtig zeigt, sind auch keine zwei Schmerzpatienten gleich. Sie unterscheiden sich mindestens in der Art der Grunderkrankung, in der psychischen Struktur, in Herkunft – Alter – Geschlecht – Temperament und nicht zuletzt im Ausmaß der individuellen und sozialen Beeinträchtigungen.
Eine nicht bekannte Zahl von Bundesbürgern leidet unter chronischen Schmerzen. Die Schätzungen der mit der Problematik befaßten Fachgesellschaften (Deutsche Schmerzhilfe, Deutsche Gesellschaft zum Studium des Schmerzes) variieren zwischen 5 und 8 Millionen Betroffenen. Exakte Zahlen liegen aus vielen Gründen nicht vor, und dennoch kann der Bundesverband Deutsche Schmerzhilfe e.V. vor dem Hintergrund seiner 20-jährigen Arbeit für die Betroffenen belegen, daß der chronische Schmerz als eigenständiges Krankheitsbild für die Patienten den gleichen Grad an Beeinträchtigung bedeutet wie die allseits anerkannten chronischen Erkrankungen, z.B. Diabetes, Osteoporose oder Rheuma.
Seit 1978 verschicken wir unseren „Fragebogen für Schmerzpatienten“, der uns zum einen Angaben liefert über die individuelle Situation der Betroffenen und damit die Basis für unsere Arbeit darstellt. Die stichprobenartige Auswertung dieses Fragebogens im Querschnitt liefert uns wichtige sozio-demographische Daten über die Gruppe der Schmerzpatienten. Die folgenden Zahlen stammen us einer Stichprobe von rund 74.000 Fragebögen.
Die Gesamtzahl der Betroffenen
Wie eingangs schon festgestellt, gibt es keine präzisen Angaben. Schätzungen verschiedener Autoren variieren stark. Bis 1989 ging man von 3,5 – 5 Mio. Betroffenen aus. Seit der Wiedervereinigung ist immer wieder von 5 bis zu 8 Mio. Schmerzpatienten die Rede. Wir neigen hier zu Zurückhaltung schätzen die Anzahl der Betroffenen auf ca. 5 Mio.
Brauchen alle diese Betroffenen zur Behandlung ihrer Schmerzproblematik gesonderte Behandlungseinrichtungen wie Schwerpunktpraxen, Schmerzambulanzen oder gar Schmerzkliniken? Die Antwort ist ein klares nein.
Unsere Kontakte mit den Betroffenen belegen, daß 80 % der Betroffenen durchaus im Rahmen der „traditionellen“ Fach- bzw. Hausärztlichen Versorgung zufriedenstellend behandelt werden könnten. So verfügen z.B. die Neurologen über alle erforderlichen Instrumentarien, um die ca. 3 Mio. chronischen Kopfschmerzpatienten qualifiziert zu diagnostizieren und befriedigend zu therapieren.
Gleiches gilt für eine Vielzahl anderer Indikationen die kausal in das Gebiet der Orthopädie, der Inneren Medizin, etc. fallen. Unter dem Strich und über alle Indikationen gesehen, bleiben ca. 1 Mio. Menschen, die eine qualifizierte spezielle Schmerztherapie brauchen, da die monodisziplinären Ansätze der jeweiligen Fachgruppen hier versagen.
Diese 1 Mio. Problempatienten leiden trotz Anwendung aller kausal sinnvollen Methoden an schweren und schwersten Schmerzzuständen, haben reaktiv auf ihre Schmerzen eine Persönlichkeitsveränderung erlitten, die zusätzlich zu einer unerträglichen Belastung des gesamten familiären und sozialen Umfeldes wird. Sie rekrutieren sich aus allen möglichen Indikationen, lassen sich jedoch in die folgenden Gruppen aufteilen:
- ca. 30% sind „austherapierte“ Rückenschmerz-Patienten
- ca. 20% leiden an chronischen Schmerzen aufgrund einer Erkrankung des rheumatischen Formenkreises
- ca. 20% leiden an therapieresistenten chronischen Schmerzen aufgrund einer Erkrankung des Nervensystems
- ca. 10% sind terminale oder stabile Krebspatienten, bei einer jährlichen Neuerkrankungsrate vom ca. 350 000
- ca. 10% leiden an schmerzhaften Unfallfolgen unterschiedlichster Art
- ca. 10% leiden an Schmerzbildern viszeraler Genese
Alters- und Geschlechtsverteilung der Betroffenen
Das Durchschnittsalter der von uns befragten Patienten lag bei rund 48 Jahren, wobei:
- 16% der betroffenen Patienten zwischen 19 und 35 Jahre alt sind, in einem Lebensabschnitt also, der eigentlich von “Sturm und Drang” gekennzeichnet sein sollte
- 46% der betroffenen Patienten sind zwischen 36 und 55 Jahre alt, also in den Jahren des beruflichen Aufstiegs und Erfolges
- 17% der betroffenen Patienten sind zwischen 56 und 65 Jahre alt, also in den Jahren die der Vorbereitung des Lebensabends dienen
- 21% der betroffenen Patienten sind jenseits des 65. Lebensjahres, dem eigentlichen Rentenalter
Das Geschlechterverhältnis beziffert sich, bei leichten Schwankungen über die Altersgruppen, auf ca. 62% weibliche Patienten zu 38% männliche Betroffene. Auffallend ist, daß nur in der „Altersgruppe bis 18 Jahre“ (0,11 % der Gesamtstichprobe) das männliche Geschlecht mit über 90% dominant ist.
Die Patientenkarriere
Vier von fünf Schmerzpatienten sind im erwerbsfähigen Alter! Welche volkswirtschaftlichen Konsequenzen sich aus dieser Tatsache ergeben, kann man nur erahnen!
Im Mittel leiden diese Patienten seit rund 9 Jahren unter chronischen oder chronisch rezidivierenden Schmerzen, haben vergeblich 11 Ärzte unterschiedlicher Fachrichtungen konsultiert und durchschnittlich 3 Krankenhausaufenthalte ergebnislos wegen ihrer Schmerzen hinter sich! Der Umfang der uns übermittelten Vorbefunde liegt selten unter 20(!) Seiten, erreicht auch gelegentlich den Umfang eines Leitz-Ordners. Weniger als 20% der Betroffenen im arbeitsfähigen Alter erhielten zum Zeitpunkt der Befragung eine Rente. Jedoch über 40% waren aufgrund anhaltender “Krankschreibung” von Aussteuerung bedroht und aus Gründen der “sozialen Sicherheit” auf die Möglichkeit einer Erwerbsunfähigkeits-Berentung mehr oder weniger dezent hingewiesen worden.
Die Versorgungslage
In den letzten 10 Jahren konnten einige wesentliche Verbesserungen für chronische Schmerzpatienten durchgesetzt werden. So ist z.B. in Hamburg seit 1990 das Thema Schmerz Lehr- und Prüfungsfach an der medizinischen Fakultät. Die anderen Bundesländer sind dem zwischenzeitlich gefolgt.
Seit 1995 regeln Sonderverträge zwischen Bundeskassenärztlicher Vereinigung und den Spitzenverbänden der Ersatzkassen Qualifikation, Umfang und Organisation schmerztherapeutischer Schwerpunktpraxen.
In 1996 hat der Bundes-Ärztetag die Einführung einer Zusatzbezeichnung “spezielle Schmerztherapie” beschlossen, die allen klinischen Fächern der Medizin offensteht. Nahezu alle Landesärztekammern haben inzwischen auf der Basis der Muster-Weiterbildungsordnung der Bundesärztekammer eigene Curricula aufgestellt und bieten diese regelmäßig an.
Leider hat sich durch diese Maßnahmen an der Situation chronischer Schmerzpatienten wenig verändert. Nach wie vor müssen Schmerzpatienten um Anerkennung und Akzeptanz kämpfen. Sie stehen unter extrem hohem Rechtfertigungsdruck für ihren Verlust an Fähigkeiten. Sie erleben immer wieder, daß ihre real empfundenen Beschwerden von Nichtbetroffenen gering geschätzt werden und immer noch hören sie Sätze wie “stellen Sie sich nicht so an” oder “damit müssen Sie halt leben”. Nur wenige jedoch sagen ihnen auch wie.
Also doch nicht alles bestens? Solides Datenmaterial der Kassenärztlichen Vereinigung Hamburg belegt, daß aus dem Großraum Hamburg mit einer Bevölkerung von 2 Mio. seit 4 Jahren konstant jährlich rund 2.000 Schmerzpatienten in 8 speziell qualifizierten Schwerpunktpraxen betreut werden. Rechnet man dies auf das gesamte Gebiet der Bundesrepublik hoch, so ergeben sich Betreuungs- und Behandlungsmöglichkeiten für rund 80.000 Patienten. Hier haben wir also eine eklatante Versorgungslücke, die sich real auch in teils unzumutbaren Wartezeiten (3 Monate sind keine Seltenheit, gelegentlich berichten Patienten von Jahresfristen, eine uns bekannte Schmerzambulanz vergibt zur Zeit Termine für das Jahr 2001!) niederschlägt.
Ein weiteres Defizit stellt die ungünstige geographische Verteilung der wenigen qualifizierten Einrichtungen dar: während in den Ballungszentren sich eine einigermaßen zufriedenstellende Versorgungslage entwickelt, kann man in den strukturschwachen Regionen nur von desolaten Zuständen reden. So müssen sich z.B. 2 Mio. Niederbayern zwei universitäre Einrichtungen teilen, was für über 60 % der Betroffenen in dieser Region Fahrtstrecken von mehr als 180 Km bedeutet. Wie soll man über solche Distanzen eine erfolgreiche Patientenführung gewährleisten?
Diese aufgezeigten Mißverhältnisse sind schon lange bekannt. Bislang haben wir uns und die Patienten damit trösten müssen, daß die Schmerztherapie noch eine verhältnismäßig junge Disziplin ist, die „ihre besten Jahre noch vor sich hat“. Aber allmählich wird es Zeit, daß sich an diesem Dilemma etwas ändert.
Zeit für einen Paradigmenwechsel !
„Ich habe meinem Schmerz einen Namen gegeben und rufe ihn „Hund“, er ist ebenso treu, ebenso zudringlich und schamlos, ebenso unterhaltend, ebenso klug wie jeder andere Hund – und ich kann ihn anherrschen und meine bösen Launen an ihm auslassen: wie es andere mit ihren Hunden, Dienern und Frauen machen.“
(Friedrich Nietzsche)
Wer sich mit der chronischen Schmerzkrankheit und deren Therapie kritisch auseinandersetzt, kommt leicht in die Gefahr einer generellen Medizinschelte. Sehr schnell lassen sich hier die Grenzen der kurativen Medizin aufzeigen und selbst spektakuläre Durchbrüche in Wissenschaft und Forschung bringen meist nur für wenige chronisch Kranke Heilung.
Um eins vorweg zu nehmen: ich verkenne nicht die rasanten Fortschritte der modernen Medizin. Viele Menschen profitieren täglich davon und ich attestiere unserem Gesundheitswesen einen sehr hohen Leistungstand. Als Sprecher einer Problemgruppe muß ich jedoch darauf hinweisen, daß eine wachsende Zahl von Menschen an ihren ungelösten Problemen verzweifelt.
Der hohe Effizienz- und Kostendruck engt das Blickfeld der Behandler häufig auf die Diagnose ein. Kaum einer vermag bei knapp bemessener Zeit den Menschen hinter der Diagnose zu entdecken und in seine diagnostischen oder therapeutischen Überlegungen mit einzubeziehen. So werden häufig kausal richtige Therapieentscheidungen dem klagenden Mensch nicht gerecht, vertiefen gar sein Problem.
Viele Ärzte wurden zu Medizinern und sind als solche „Methoden-gläubig“. Sie holen keine Informationen ein über das Umfeld, das jede Erkrankung umgibt und verkennen völlig die neurotisierende Dynamik der Chronifizierungsprozesse. Der vor diesem Hintergrund ausbleibende Effekt der gewählten Therapie führt eher zu Zweifeln am Patienten (den man als Mensch nicht kennt) als an der Methode bzw. deren Auswahl. Diese Zweifel werden nicht nur via Körpersprache sondern auch verbal artikuliert („das kann ja gar nicht sein“). Der Betroffene erleidet neben seinen krankheitsbedingten Schmerzen eine weitere, narzißtische, Kränkung: die Beleidigung als Simulant.
Trotz Kenntnis um unheilbare Krankheiten und funktionelle Beschwerden gehen alle Beteiligten zunächst mit Zuversicht zu Werke („das kriegen wir schon hin“). Läßt sich dann nach ausführlicher (oder lukrativer?) Diagnostik das wahre Ausmaß der Erkrankung nicht länger leugnen, zeigen sich im wesentlichen zwei Verhaltensmuster:
- die chronische benigne Erkrankung wird banalisiert („stellen Sie sich nicht so an“, „damit müssen Sie leben“). Man verliert das medizinische Interesse am Patienten, läßt ihn allein, denn man kann ja ohnehin nichts für ihn tun. Der sich ständig wiedervorstellende Patient wird zum fleischgewordenen Vorwurf des eigenen Versagens. Man entfremdet sich, der Patient erscheint nur noch zu „Rezept-Terminen“, er mutiert dann unter Budgetaspekten zur ökonomisch bedrohlichen Kostenstelle. Die ehemals nur schwache menschliche Beziehung ist nicht mehr existent
- die maligne chronische Erkrankung löst die volle Breitseite des technisch und pharmazeutisch Möglichen aus, alle Maßnahmen zielen auf Lebensverlängerung und die Begleiterscheinungen der Erkrankung geraten aus dem Blick. Der Betroffene wird zur fatalen Diagnose und zeigt die Grenzen des medizinisch Machbaren auf. Das einzige therapeutische Ziel ist Zeitgewinn, Lebensumstände und Lebensqualität sind häufig nachrangig. Die gewonnene Zeit wird dann paradoxerweise gegen den Patienten verwendet („wenn wir ihm jetzt schon Morphium geben haben wir am Ende keine Pfeile mehr im Köcher“). So ist es leider keine Seltenheit, daß ein Tumorpatient noch am Sterbetag eher eine Strahlen- oder Chemo-Dosis bekommt, statt einer schmerzlindernden Morphingabe.
Das Medizinsystem in seiner derzeitigen Struktur wird neben anderen bes. den Schmerzpatienten nicht gerecht. Mangel an Zeit zur Erfassung der menschlichen Komponenten und das absolute Primat von Diagnostik und kurativer Therapie behindern eine qualifizierte Schmerztherapie, die diese Bezeichnung zu recht trägt, die als Palliativmedizin und nicht als Symptom-Verschleierung verstanden werden will.
Pioniere und Mentoren der qualifizierten Behandlung chronischer Schmerzen haben immer von der Schmerztherapie gesprochen, die aktuelles fachliches und pharmakologisches Rüstzeug voraussetzend eine Therapeutenrolle ausdifferenziert, wie sie am ehesten in der psychosomatischen Medizin anzutreffen ist.
Ein Paradigmenwechsel vom Heiler zum kompetenten Begleiter chronischer Erkrankungen muß auch in anderen Fachgebieten erfolgen. Es gilt zuerst die Leiden der Patienten mit allen Mitteln zu lindern, bevor mit Augenmaß die causa in Angriff genommen wird.
Dokumentation zum Thema chronische Schmerzen
| Veröffentlichung | |
| Zuletzt aktualisiert | |
| Autoren |
|
| Quellen |
|